Il I malattia cellulare è una mucolipidosi liosomiale. La causa della malattia da accumulo è una mutazione del gene GNPTA con il locus del gene q23.3 sul cromosoma 12. Il trattamento sintomatico viene effettuato principalmente mediante somministrazione di bifosfonati.
Cos'è la malattia cellulare?

© red150770 - stock.adobe.com
Le malattie da accumulo sono caratterizzate dalla deposizione di varie sostanze nelle cellule e negli organi del corpo umano. È un gruppo eterogeneo di malattie che può essere suddiviso in diverse sottoforma. Oltre alle glicogenosi, mucopolisaccaridosi e lipidosi, la medicina differenzia, a seconda della sostanza depositata, sfingolipidosi, emosiderosi e amiloidosi.
Le malattie da accumulo lisosomiale colpiscono i lisosomi. Questi sono minuscoli organelli cellulari rivestiti di membrana negli eucarioti. I lisosomi sono formati dall'apparato di Golgi e sono dotati di enzimi idrolitici e fosfatasi. Con l'aiuto dei loro enzimi, dovrebbero principalmente digerire le sostanze estranee e le sostanze proprie del corpo.
La malattia a cellule I è una mucolipidosi liosomiale con due diversi sottotipi. Leroy e DeMars hanno documentato per la prima volta la malattia negli anni '60, indicando la sua somiglianza con la mucopolisaccaridosi di tipo I, nota come malattia di Hurler. Il nome della malattia deriva dalle inclusioni di fibroblasti, le cosiddette cellule di inclusione, nella pelle del paziente.
cause
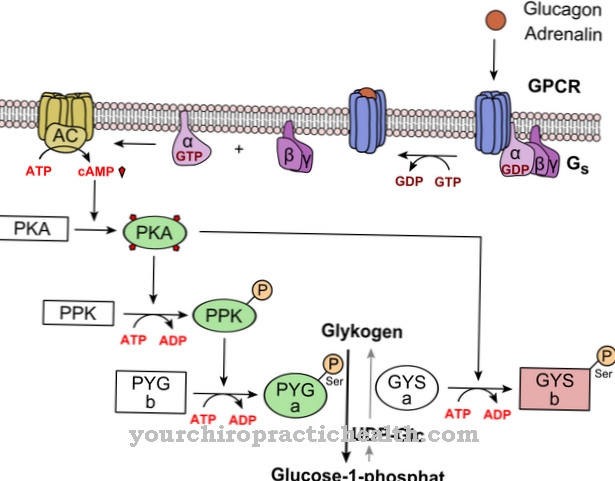
La causa della malattia delle cellule I risiede nella mancanza di attività della N-acetilglucosaminil-1-fosfotransferasi. L'attività limitata di questo enzima impedisce a gran parte degli enzimi lisosomiali di entrare all'interno del lisosoma. La regolazione degli enzimi lisosomiali è modellata dall'attività della fosfotransferasi.
Consente la sintesi di un segnale di smistamento in un organismo sano. Questo processo è disturbato nella malattia delle cellule I. Pertanto, non esiste un'etichettatura con mannosio-6-fosfato. Per questo motivo, gli enzimi lisosomiali non vengono più ordinati correttamente e migrano nella matrice extracellulare in modo incontrollato attraverso la membrana plasmatica.
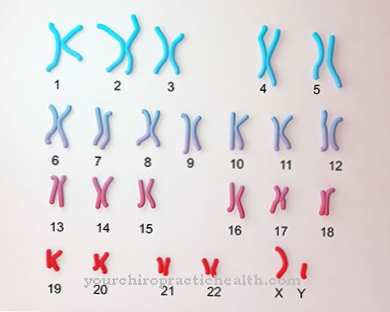
La ragione di ciò è una mutazione nel gene GNPTAB. Elimina la funzionalità della N-acetilglucosaminil-1-fosfotransferasi e quindi la capacità di catalizzare la sintesi del mannosio-6-fosfato. Il trasporto degli enzimi lisomiali è così disturbato. La N-acetil-glucosamina-1-fosfotransferasi è costituita dalle subunità alfa, beta e gamma. Sono codificati su due geni.
La malattia ereditaria a cellule I colpisce il gene GNPTA sul cromosoma 12. C'è una mutazione nel locus del gene q23.3. Per la malattia rara, viene data un'incidenza di circa 0,3: 100.000. L'ereditarietà è soggetta a trasmissione autosomica recessiva. Entrambi i genitori devono quindi portare il gene difettoso per trasmettere la malattia.
Sintomi, disturbi e segni
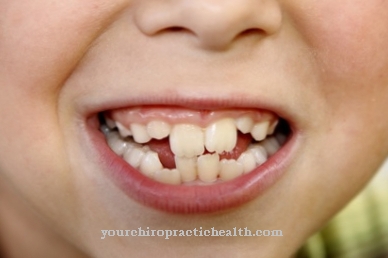
Nella maggior parte dei casi, i sintomi della malattia a cellule I possono essere osservati immediatamente dopo la nascita o al più tardi pochi mesi dopo e le loro caratteristiche sono simili a quelle della sindrome di Hurler. A differenza dei pazienti con sindrome di Hurler, quelli con malattia a cellule I non mostrano alcuna escrezione di mucopolisaccaridi.
I singoli sintomi della malattia sono soggetti a un gran numero di variazioni. Kornfeld e Sly riassumono le caratteristiche cliniche dello scheletro, degli organi interni, degli occhi, della pelle, del sistema nervoso centrale e del viso. Lo scheletro è così spesso colpito da cifoscoliosi e lussazioni dell'anca.
Possono essere presenti anche piedi torti, contratture articolari e deformità delle vertebre. Lo stesso vale per la bassa statura e la disostosi multipla. La malattia può manifestarsi negli organi interni sotto forma di epatosplenomegalia e cardiomegalia o malattie cardiache. Il viso del paziente ha tratti ingrossati.
I sintomi tipici sono esoftalmo, gengive iperplastiche o scafocefalia. Caratteristici sono anche una bocca aperta e un naso profondamente infossato. Gli occhi delle persone colpite hanno spesso opacità corneali o palpebre gonfie. La pelle è spessa e ruvida, con grave ritardo psicomotorio o mentale nel sistema nervoso centrale.
Diagnosi e decorso della malattia
La prima diagnosi sospetta di malattia a cellule I può essere effettuata mediante diagnosi visiva basata sull'anamnesi. Per confermare la diagnosi può essere utilizzata una determinazione biochimica dell'attività dell'enzima lisosomiale nel siero. Questa determinazione rivela un'assurda relazione tra attività intra ed extracellulare.
Anche l'attività della fosfotransferasi nei fibroblasti può essere determinata per confermare la diagnosi. Le inclusioni corrispondono a mucopolisaccaridi, lipidi o oligosaccaridi. La diagnostica genetica molecolare può fugare ogni dubbio rimasto. Se c'è una storia appropriata, la malattia può anche essere diagnosticata come parte della diagnosi prenatale.
A causa della bassa prevalenza, il work-up prenatale è in realtà consigliato solo se esiste una disposizione familiare. Il decorso della malattia dipende dai sintomi nel singolo caso e non è direttamente prevedibile. La maggior parte dei pazienti, tuttavia, sopravvive a malapena all'età di dieci anni. Tuttavia, forme di sviluppo più lievi non sono del tutto escluse nei singoli casi.
complicazioni
La malattia delle cellule I può portare a varie complicazioni e reclami. Questi vengono riconosciuti in ritardo, tuttavia, in modo che la malattia delle cellule I possa essere diagnosticata solo in ritardo. I sintomi sono relativamente incoerenti, il che spesso rende difficile il trattamento. Questo di solito porta a disagio e malformazioni della pelle, degli occhi e degli organi interni.
Nel peggiore dei casi, la persona colpita può diventare cieca o morire direttamente per insufficienza d'organo. Inoltre, c'è una bassa statura pronunciata e anche problemi cardiaci. Le palpebre sono spesso gonfie e c'è una diminuzione dell'intelligenza e del ritardo mentale. Non è raro che la persona colpita dipenda dall'aiuto di altre persone nella vita quotidiana a causa del ritardo per farvi fronte.
La qualità della vita del paziente è notevolmente ridotta dalla malattia delle cellule I. Di regola, non ci sono complicazioni particolari nel trattamento della malattia. Vengono utilizzati farmaci e trattamenti psicologici che possono alleviare i sintomi. Tuttavia, un trattamento completo e causale di questa malattia non è possibile. L'aspettativa di vita è ridotta dalla malattia.
Quando dovresti andare dal dottore?
La malattia delle cellule I viene solitamente diagnosticata immediatamente dopo la nascita del bambino. La necessità di ulteriori misure di trattamento dipende dal tipo e dalla gravità dei sintomi. Malformazioni minori non devono necessariamente essere trattate. I piedi torti e le deformità delle vertebre, invece, sono gravi malformazioni che devono essere trattate chirurgicamente e con farmaci. I genitori dovrebbero consultare immediatamente uno specialista se il medico responsabile dell'ospedale di maternità non lo ha già fatto.
In caso di incidente o caduta a seguito dei reclami, il bambino deve essere portato in ospedale oppure i genitori devono chiamare immediatamente i servizi di emergenza. In caso di malformazioni gravi, che possono anche influenzare la psiche del bambino più avanti nella vita, dovrebbe essere consultato un terapista per accompagnare il trattamento medico. La malattia delle cellule I richiede quindi sempre una visita medica. Il referente giusto è il pediatra o uno specialista in malattie ereditarie. In caso di disturbi visivi, consultare un oftalmologo.
Medici e terapisti nella tua zona
Trattamento e terapia
La malattia delle cellule I è considerata incurabile. Non esiste quindi una terapia causale. Il trattamento è solo sintomatico e di supporto. L'assistenza psicoterapeutica per le famiglie colpite costituisce una parte importante della terapia di supporto. La terapia sintomatica dipende dal singolo caso. I sintomi ossei vengono spesso trattati somministrando bifosfonati.
Questi farmaci sono noti per il trattamento dell'osteoporosi e hanno un'elevata affinità per la superficie ossea. Soprattutto nella regione delle lacune di riassorbimento, si attaccano alle ossa. In tal modo, inibiscono gli osteoclasti che degradano l'osso e in questo modo riducono il riassorbimento osseo. I farmaci sono analoghi pirofosfati con un legame P-O-P contenente carbonio.
Su di loro non si verifica idrolisi enzimatica. Gli aminobifosfonati sono tra le più recenti di queste sostanze. Inoltre, alendronato, clodronato, etidronato, ibandronato, pamidronato e risendronato sono approvati in Germania dallo stesso gruppo di farmaci. Lo stesso vale per il tiludronato e lo zoledronato.
Oltre a questi farmaci, i trapianti di midollo osseo possono essere utilizzati anche per trattare la malattia delle cellule I. Il successo di questo trattamento è stato limitato solo nei casi precedenti. Le terapie geniche sono ora allo studio come nuovo approccio terapeutico per i difetti genetici. Le terapie geniche hanno mostrato un successo iniziale nei modelli animali. Finora non è stato possibile utilizzarli nella pratica sugli esseri umani. Tuttavia, questa relazione cambierà presumibilmente in futuro.
Puoi trovare i tuoi farmaci qui
➔ Medicinali per il doloreOutlook e previsioni
La malattia delle cellule I è una malattia ereditaria che non è stata ancora trattata sintomaticamente. La prognosi è quindi negativa. Sebbene i sintomi possano essere significativamente ridotti con una terapia precoce, la malattia delle cellule I assume quasi sempre un decorso serio.
La bassa statura e il danno agli organi interni e alla testa riducono già notevolmente l'aspettativa di vita. Inoltre, le malformazioni del viso, della pelle e degli occhi possono ridurre l'aspettativa di vita, ma soprattutto anche la qualità della vita della persona colpita. Alcune persone colpite raggiungono i 40 o 50 anni, ma la maggior parte muore durante l'infanzia o l'adolescenza.
Se la malattia a cellule I non viene curata, i malati spesso muoiono nei primi anni di vita. La prognosi è quindi piuttosto negativa. Tuttavia, la prospettiva di una vita relativamente priva di sintomi è data se il paziente viene trattato come parte di una terapia completa e, se necessario, viene inserito in un istituto per persone fisicamente disabili. La fisioterapia e le misure terapeutiche possono migliorare in modo significativo il benessere del paziente a lungo termine.
prevenzione
La malattia delle cellule I può essere prevenuta solo con un test genetico molecolare prima della pianificazione familiare. Come parte della diagnosi prenatale, anche i genitori in attesa possono decidere di interrompere la gravidanza.
Dopo cura
Nella maggior parte dei casi, le persone affette da malattia a cellule I non dispongono di misure di follow-up o ne dispongono pochissime. La malattia deve essere riconosciuta da un medico il prima possibile in modo da prevenire un ulteriore peggioramento dei sintomi. Poiché si tratta di una malattia geneticamente determinata, in caso di desiderio di avere figli, è sempre opportuno eseguire prima un esame genetico e un consulto, al fine di evitare l'eredità della malattia a cellule I ai discendenti.
La maggior parte dei pazienti dipende da vari farmaci per questa malattia. È importante assicurarsi che il dosaggio sia corretto e che il farmaco venga assunto regolarmente. Se qualcosa non è chiaro, ci sono effetti collaterali o se hai domande, dovresti sempre consultare prima un medico.
Allo stesso modo, molti malati hanno bisogno di supporto psicologico per questa malattia, sebbene discussioni amorevoli con genitori o parenti possano avere un effetto positivo sul decorso della malattia. Una persona colpita ha bisogno dell'aiuto e del sostegno nella vita di tutti i giorni dalla propria famiglia. In molti casi, la malattia delle cellule I limita o riduce significativamente l'aspettativa di vita della persona colpita.
Puoi farlo da solo
I pazienti affetti da malattia a cellule I possono ricorrere a vari metodi di trattamento conservativi e alternativi. La terapia conservativa si concentra sull'alleviare sintomi e disturbi.
L'utilizzo di ausili quali stampelle o plantari ortopedici può rallentare il decorso delle rispettive malformazioni e quindi ridurre anche il dolore. I farmaci aiutano ad alleviare il dolore e possono essere integrati con misure alternative come il massaggio o l'agopuntura. Le terapie alternative dovrebbero essere discusse in anticipo con il medico responsabile. Il medico può essere in grado di indirizzare il paziente direttamente a un omeopata o dare ulteriori suggerimenti su come trattare il rispettivo sintomo.
Poiché la malattia a cellule I è solitamente fatale nonostante tutte le opzioni di trattamento, è necessario richiedere un consiglio terapeutico. Non solo le persone colpite dovrebbero superare le loro paure. Anche i parenti e gli amici di solito hanno bisogno di supporto per affrontare la malattia e il suo possibile esito negativo. Anche la partecipazione a un gruppo di auto-aiuto è un'opzione per il paziente e i suoi parenti. Il contatto con altri malati aiuta ad accettare la malattia e spesso altri malati possono anche suggerire ulteriori misure di trattamento e strategie per la convivenza quotidiana con la malattia a cellule I.


.jpg)
.jpg)



.jpg)




.jpg)