Il iperammoniemia è caratterizzato da una maggiore concentrazione di ammoniaca nel sangue. Possibili cause sono difetti congeniti del ciclo dell'urea e alcuni enzimi, nonché gravi malattie del fegato. Se non trattata, la malattia può portare a gravi danni cerebrali o addirittura alla morte.
Cos'è l'iperammoniemia?

© fadzeyeva - stock.adobe.com
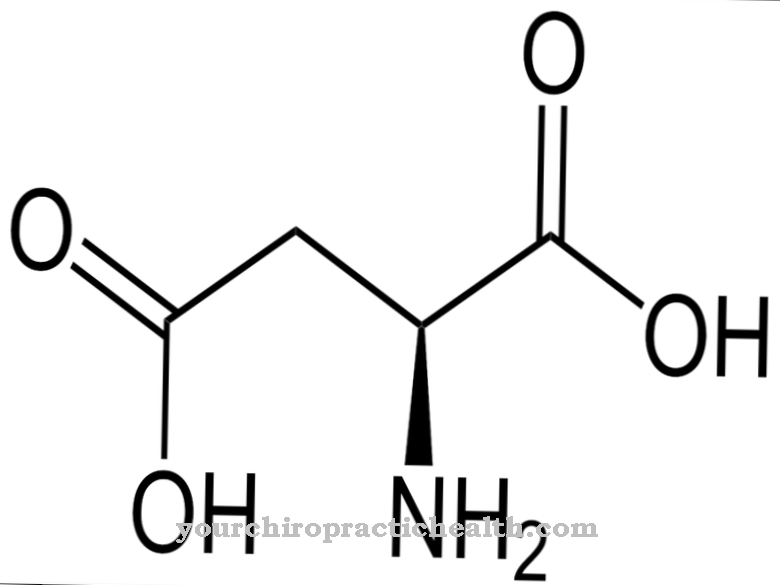
iperammoniemia è il termine scientifico per una maggiore concentrazione sierica di ammoniaca nel sangue. L'ammoniaca viene prodotta durante la scomposizione degli amminoacidi. Nel cosiddetto ciclo dell'urea, l'ammoniaca libera è destinata a formare l'urea.
L'urea non tossica viene quindi escreta nelle urine. Se, tuttavia, si verificano disturbi nel ciclo dell'urea a causa di enzimi difettosi, l'ammoniaca formata spesso non può essere convertita in urea. L'ammoniaca si accumula quindi nel sangue e spesso causa danni irreversibili, soprattutto nel cervello.
Qualsiasi forma di iperammoniemia può produrre i sintomi dell'encefalopatia epatica. Questa malattia è sempre il risultato di iperammoniemia. Sebbene l'encefalopatia epatica sia sempre descritta nel contesto di una grave insufficienza epatica, l'iperammoniemia che effettivamente la scatena può avere anche altre cause.
cause
Ci sono molte cause di iperammoniemia. È semplicemente un sintomo di una malattia di base, spesso il risultato di una malattia genetica del ciclo dell'urea. Il ciclo dell'urea è controllato da diversi enzimi, il cui fallimento o fallimento può inibire la sintesi dell'urea non tossica dall'ammoniaca.
Questi enzimi includono ornitina transcarbamilasi, carbamoil fosfato sintetasi I, argininosuccinato sintasi, argininosuccinato liasi, N-acetilglutammato sintetasi (NAGS) e arginasi 1. L'ornitina transcarbamilasi è più frequentemente colpita. L'ornitina transcarbamilasi catalizza la conversione dell'ornitina in citrullina.
Se questa reazione viene interrotta, l'ammoniaca si accumula nel sangue. Anche il fallimento degli altri enzimi presentati interferirebbe con la degradazione dell'ammoniaca. Questi difetti sono un po 'meno comuni. Ad esempio, la carbamoil fosfato sintetasi I catalizza l'aggiunta di ammoniaca, ATP e anidride carbonica al carbamoil fosfato.
L'argininosuccinato sintasi è responsabile della conversione della citrullina e dell'aspartato in argininosuccinato. L'argininosuccinato a sua volta serve come materiale di partenza per la sintesi dell'arginina, che controlla direttamente la formazione di urea dall'ammoniaca. L'enzima argininosuccinato liasi catalizza la scomposizione dell'argininosuccinato in fumarato e arginina.
L'arginasi 1 controlla la fase finale del ciclo dell'urea con la scomposizione dell'arginina in urea e ornitina. Mentre il difetto dell'ornitina transcarbamilasi è ereditato in modo legato all'X, tutti gli altri difetti enzimatici seguono un'eredità autosomica recessiva. Esistono anche disturbi metabolici al di fuori del ciclo dell'urea che possono portare a iperammoniemia.
Questi includono acidurie organiche, che causano l'accumulo di acidi organici. Questi intermedi metabolici tossici, a loro volta, interrompono il ciclo dell'urea. Anche gravi malattie del fegato sono possibili cause secondarie di iperammoniemia, poiché l'ammoniaca viene convertita in urea nel fegato.
Sintomi, disturbi e segni
I sintomi dell'iperammoniemia differiscono a seconda dell'età di esordio. Nei neonati, il decorso è pericoloso per la vita con l'insorgenza di bere inadeguato, ipotensione e letargia. Se la malattia si manifesta solo durante l'infanzia, è meno acuta con letargia e difficoltà di crescita.
Quando si manifesta per la prima volta nella prima infanzia fino alla pubertà, ritardo mentale, disturbi della coordinazione del movimento, problemi di apprendimento, mal di testa e vomito sono in primo piano. Nel complesso, la comparsa di iperammoniemia corrisponde ai sintomi dell'encefalopatia epatica.
L'encefalopatia epatica descritta in connessione con una grave insufficienza epatica si manifesta in uno spettro che va dai sintomi clinici lievi al coma. Nella prima fase si verificano, tra le altre cose, disturbi della concentrazione, sbalzi d'umore, sonnolenza e disturbi delle capacità motorie fini.
Lo stadio II è caratterizzato da aumento della sonnolenza, disturbi del linguaggio motorio, apatia e disorientamento. Nella fase III, il paziente di solito dorme in modo permanente, ma può comunque essere svegliato. Anche il discorso di risveglio disarticolato e l'aumento della tensione muscolare appartengono a questa fase. Lo stadio IV è caratterizzato da un coma epatico (coma epatico).
Diagnosi e decorso della malattia
L'iperammoniemia può essere diagnosticata dalla comparsa di sintomi di encefalopatia epatica. Tra le altre cose, una TC del cranio viene utilizzata per la diagnosi differenziale di un ictus o un test della glicemia per escludere l'ipoglicemia. Viene anche determinata l'ammoniaca nel sangue.
complicazioni
Senza trattamento, l'iperammoniemia può causare gravi danni al paziente, che nel peggiore dei casi può anche portare alla morte. Il principale risultato dell'iperammoniemia è la debolezza del bere. Questo di solito si traduce in disidratazione, che generalmente ha un effetto molto negativo sul corpo del paziente.
Inoltre, si verifica un ritardo mentale, per cui la persona interessata può dipendere dall'aiuto di altre persone nella vita di tutti i giorni. Anche i processi mentali sono limitati e resi più difficili dalla malattia. Si verificano vomito, nausea e mal di testa. Anche la coordinazione e tutti i movimenti sono disturbati e non possono più essere eseguiti facilmente.
La persona può perdere conoscenza o addirittura cadere in coma. Si verificano anche disturbi del linguaggio e disturbi della concentrazione. La qualità della vita è estremamente limitata dalle lamentele. Se l'iperammoniemia non viene curata, l'aspettativa di vita si riduce e il paziente muore prematuramente.
Il trattamento non porta a ulteriori complicazioni e viene effettuato con l'aiuto di farmaci. I sintomi possono essere limitati relativamente bene. Tuttavia, è possibile che l'iperammoniemia abbia già causato danni irreversibili.
Quando dovresti andare dal dottore?
I neonati ei bambini piccoli che mostrano il rifiuto di mangiare dovrebbero consultare un medico il prima possibile. Se si rifiuta di fornire latte materno o un latte artificiale sostitutivo, c'è motivo di preoccupazione. Un medico è necessario in caso di perdita di peso, pelle pallida o produzione di saliva insufficiente. Nell'ulteriore decorso, senza cure mediche, c'è il rischio di un insufficiente apporto dell'organismo e quindi la morte prematura del neonato. Se il bambino mostra problemi comportamentali, è letargico o se i movimenti degli arti non sono coordinati, è necessario consultare un medico.
Se ci sono fluttuazioni dell'umore, forte stanchezza e bisogno di dormire molto intensamente, è necessario effettuare un controllo. Se si riscontra una maggiore tensione nei muscoli, questo deve essere controllato dal punto di vista medico. Se i muscoli non possono essere allentati anche quando si è sdraiati o se si dorme leggermente, consultare un medico. Se il bambino è in coma, chiamare un'ambulanza in quanto è un'emergenza. Se il bambino viene notato da disturbi della motricità fine o problemi di coordinazione, è necessario consultare un medico. In caso di perdita di conoscenza o apatia, consultare immediatamente un medico. I bambini che possono già parlare devono essere presentati da un medico non appena la loro pronuncia è soggetta a interruzioni o la capacità linguistica diminuisce.
Medici e terapisti nella tua zona
Trattamento e terapia
In caso di iperammoniemia acuta, devono essere prese misure urgenti. Per questo è necessario interrompere immediatamente l'assunzione di proteine per due giorni. Inoltre, ciò include l'esecuzione di un'infusione di zucchero, la somministrazione di insulina e l'aggiunta di arginina e carnitina.
Vari farmaci come fenil acetato, fenil butirrato o benzoato vengono utilizzati per disintossicare il sangue. I diuretici aumentano l'escrezione urinaria. In alcuni casi deve essere eseguita anche la dialisi. Viene somministrato anche lattulosio, un disaccaride.
Con l'aiuto dei batteri intestinali, questo carboidrato viene scomposto in lattato e acetone. Il risultante ambiente intestinale acido garantisce il legame dell'ammoniaca ai sali di ammonio. Per il trattamento a lungo termine dell'iperammoniemia in caso di difetti enzimatici, deve essere seguita in modo permanente una dieta a basso contenuto proteico.
Inoltre, è necessaria la somministrazione di arginina cloridrato, citrullina o lisina. Se l'iperammoniemia è il risultato di una malattia del fegato, ovviamente deve essere trattata.
Outlook e previsioni
La prospettiva di una cura per l'iperammoniemia è legata all'uso del trattamento e alla malattia sottostante. Con la terapia farmacologica, il sangue viene disintossicato. Questo allevia il disagio e migliora la salute del paziente. Se il trattamento viene rifiutato, la prognosi è infausta. Nei casi più gravi, l'attività cerebrale può essere compromessa in modo permanente. Inoltre, l'interessato è minacciato di morte prematura.
La prognosi migliora con il trattamento e di solito non c'è curabilità. L'assistenza medica iniziata dipende dalla causa dei sintomi. I sintomi possono essere alleviati nel caso di una malattia genetica sottostante. Nella terapia a lungo termine, il ciclo dell'urea viene monitorato e regolato. Ciò porta ad un miglioramento dello stato generale di salute e ad una diminuzione dei reclami esistenti. Poiché il difetto genetico non può essere modificato per motivi legali, non esiste una cura permanente. Non appena il trattamento viene interrotto o terminato su sua richiesta, i disturbi del ciclo dell'urea ritornano.
In una condizione acuta, il paziente riceve cure mediche intensive. Ciò migliora la salute del paziente, ma non è sufficiente per una cura. In caso di danno d'organo, l'organismo deve ricevere anche supporto medico a lungo termine in modo che il sangue possa essere adeguatamente pulito.
prevenzione
Gravi crisi di iperammoniemia congenita possono essere evitate seguendo una dieta per tutta la vita con cibi a basso contenuto proteico. Tuttavia, non vi è alcuna raccomandazione per prevenire la malattia se il ciclo dell'urea viene interrotto perché è genetico.
In caso di aspetto familiare, viene offerta la consulenza genetica. Tuttavia, le cause non genetiche dell'iperammoniemia possono essere prevenute attraverso uno stile di vita sano e evitando l'alcol.
Dopo cura
Di regola, la persona affetta da iperammoniemia non ha a disposizione o solo pochissime misure e opzioni per l'assistenza di follow-up. La persona interessata dipende principalmente da una diagnosi precoce con successivo trattamento in modo che non ci siano ulteriori complicazioni o reclami. Una diagnosi precoce con un successivo trattamento ha sempre un effetto molto positivo sul decorso della malattia.
L'iperammoniemia può ridurre l'aspettativa di vita se la malattia viene riconosciuta in ritardo o non viene trattata. Le persone colpite dipendono dall'assunzione di farmaci per l'iperammoniemia. È importante assicurarsi che venga assunto regolarmente e, soprattutto, che sia assunto correttamente in modo che i sintomi possano essere trattati correttamente. Se hai domande o domande, dovresti sempre contattare prima un medico.
Anche gli esami regolari del corpo sono molto importanti in questa malattia per prevenire danni agli organi interni o per rilevarli precocemente. Uno stile di vita sano con una dieta sana può anche avere un effetto positivo sul decorso della malattia. In molti casi, le persone colpite dalla malattia dipendono dalle cure e dall'aiuto di parenti e famiglie.
Puoi farlo da solo
In caso di iperammoniemia acuta, l'assunzione di proteine deve essere interrotta immediatamente. A seconda del trattamento medico, la dieta dovrebbe quindi essere modificata per evitare una nuova reazione. Il medico consiglierà una dieta a basso contenuto proteico che dovrebbe essere mantenuta per almeno due o tre mesi dopo la diagnosi.
Allo stesso tempo, è indicata la terapia con vari farmaci disintossicanti. Questo può essere sostenuto dal malato attraverso una regolare idratazione. Inoltre, l'attività fisica dovrebbe essere temporaneamente evitata. Il riposo e il riposo a letto sono importanti, soprattutto nelle prime due settimane dopo la diagnosi.
Se l'iperammoniemia si verifica a seguito di una malattia del fegato, gli stimolanti devono essere evitati. Inoltre, la malattia sottostante deve essere trattata. La malattia sottostante viene solitamente trattata con farmaci, ma in alcuni casi è necessario un trattamento chirurgico. Dopo un'operazione al fegato, il corpo è molto debole. Il paziente deve trascorrere alcuni giorni in ospedale e poi curarsi a casa. Visite regolari presso l'ambulatorio medico garantiscono uno stretto monitoraggio e un trattamento mirato dei disturbi acuti.

.jpg)


.jpg)

.jpg)
.jpg)