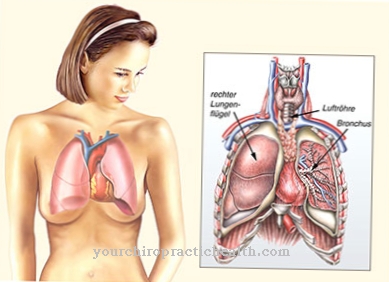
Del Corpo luteo è formato dal follicolo immediatamente dopo l'ovulazione ed è costituito dalla cellula uovo e dalle cellule luteinizzate della teca e della granulosa. Queste cellule sono responsabili della produzione adeguata al ciclo di progesterone ed estrogeni. Se il corpo luteo è carente, le cellule producono troppo pochi ormoni, il che può rendere difficile la gravidanza o portare ad un aborto prematuro.
Qual è il corpo luteo?
Il ciclo femminile è controllato dagli ormoni. La cellula uovo viene rilasciata dall'ovaio femminile da alcuni ormoni, ad esempio, e migra verso la tuba di Falloppio. La tuba di Falloppio raccoglie la cellula uovo staccata. Questo movimento corrisponde all'ovulazione, cioè all'ovulazione. L'ovulazione si verifica intorno alla metà del ciclo mestruale della donna ed è spesso evidente come un dolore tirante nell'addome inferiore.
Ciò si verifica anche sotto il controllo ormonale dopo l'ovulazione Corpo luteo. Questa sostanza corrisponde al corpo luteo, che nasce dal follicolo. Questo è un gruppo di cellule che producono ormoni che è il corpo luteo menstruationis o il corpo luteo graviditatis. La prima forma deriva da cellule uovo non fecondate. La seconda forma si riferisce ai follicoli fecondati. L'influenza dell'ormone luteinizzante (LH) è decisiva per lo sviluppo del corpo luteo. Dalla sua formazione, il corpo luteo controlla il ciclo femminile attraverso la produzione interna di ormoni.
Anatomia e struttura
Il corpo luteo nasce dal follicolo dopo l'ovulazione. L'uovo femminile cambia forma subito dopo l'ovulazione. La membrana basale del follicolo si dissolve. Sotto l'influenza di LH, le cellule della teca e della granulosa contenute vengono trasformate nelle cosiddette cellule granulosaluteine e cellule caluteine. Questo processo corrisponde alla luteinizzazione.
Poco prima di questo processo, si forma una fase preliminare del corpo luteo, il corpo emorragico. Questa fase preliminare deriva dall'emorragia spontanea nei follicoli ovarici vuoti. Il sangue viene ripreso poco dopo l'emorragia e inizia la luteinizzazione delle cellule della granulosa e della teca. Non appena la luteinizzazione è completa, il corpo emorragico si è trasformato in corpo luteo. Se la cellula uovo non viene fecondata in un ciclo mestruale, il corpo luteo si ritira.
Circa nove giorni dopo l'ovulazione, il corpo luteo raggiunge la sua dimensione massima e da quel momento in poi diminuisce continuamente di dimensione a causa della degenerazione del tessuto connettivo. Se invece la cellula uovo viene fecondata, gli ormoni secreti d'ora in poi fanno aumentare rapidamente le dimensioni del corpo luteo. Le cellule coinvolte nel tessuto iniziano a proliferare.
Funzione e compiti
Il corpo luteo viene utilizzato per produrre ormoni. Le cellule granulosaluteine contenute sono cellule produttrici di ormoni in grado di produrre progesterone. Il ginecologo conosce anche il progesterone come ormone del corpo luteo. Dopo l'ovulazione, il progesterone viene prodotto in quantità giornaliere di circa 20-50 milligrammi.
Il livello di progesterone nel sangue aumenta poco a poco. Entro pochi giorni il livello ematico raggiunge da 50 a 100 volte questo valore ed è di circa 10 ng per millilitro. Le cellule thekalutein nel corpo luteo sono anche responsabili della produzione di ormoni. Invece del progesterone, queste cellule producono gli estrogeni femminili. L'alto livello di progesterone mantiene il livello di gonadotropina a un livello basso durante la fase luteale. Questo principio segue un principio di feedback negativo alla ghiandola pituitaria e impedisce la maturazione di ulteriori cellule uovo durante questo periodo.
Se l'ovulo maturo non viene fecondato, le cellule della teca e della granulosa nel corpo luteo producono meno estrogeni e progesterone. Il conseguente calo del livello sanguigno avvia la rottura dell'endometrio. Le mestruazioni iniziano. Se la cellula uovo non rimane non fecondata, la gonadotropina corionica umana (HCG) previene la degenerazione del corpo del gel. Niente ostacola la crescita del corpo luteo. Il corpo luteo produce ormoni che mantengono la gravidanza dopo la fecondazione.
Intorno alla nona settimana di gravidanza, le cellule producono estrogeni e progesterone. Dalla decima settimana in poi, si verifica uno spostamento luteoplacentare. La produzione di ormoni non avviene più nel corpo luteo, ma nell'unità fetoplacentare o placenta.
Puoi trovare i tuoi farmaci qui
➔ Medicinali per i crampi mestrualiMalattie
Il corpo luteo può sviluppare il cancro. Le cellule della teca e della granulosa, da cui possono originarsi tumori benigni e maligni, sono sensibili a questo. I tumori a base di teca e cellule della granulosa sono tumori produttori di ormoni che disturbano il livello ormonale attraverso la loro profilazione.
I primi segni possono essere i sintomi correlati agli ormoni come il sanguinamento non programmato. Quasi tutte le fasce d'età possono essere colpite dai tumori. Le insufficienze del corpo luteo sono ancora più comuni dei tumori del corpo in gel. Come tutte le altre insufficienze, anche quelle del corpo luteo si esprimono in una generale debolezza funzionale della struttura anatomica. Le cellule coinvolte producono meno progesterone ed estrogeni nell'insufficienza luteale. La concentrazione plasmatica degli ormoni del corpo luteo diminuisce. Di conseguenza, la fase luteale del ciclo si accorcia.
In queste condizioni, l'endometrio non può trasformarsi secondo il ciclo. Questo fenomeno rende difficile la gravidanza in molti casi. Alcune delle donne colpite hanno difficoltà a concepire. Altre rimangono incinte ma non possono mantenere la gravidanza.
L'insufficienza del corpo luteo è la causa più comune di aborti nel senso di un aborto precoce. Molti dei pazienti sperimentano diversi aborti precoci nella loro vita. Nel frattempo, la sostituzione ormonale è diventata la norma per il trattamento dell'insufficienza luteale. Poiché il progesterone è particolarmente rilevante come ormone della gravidanza, alle donne colpite viene somministrato per via endovenosa l'ormone luteale compresi i suoi derivati.


.jpg)

.jpg)
.jpg)